PRP moderno: "PRP clinico"
Negli ultimi 10 anni, lo schema di trattamento del PRP ha subito grandi cambiamenti.Attraverso la ricerca sperimentale e clinica, ora abbiamo una migliore comprensione della fisiologia delle piastrine e di altre cellule.In addition, several high-quality systematic evaluations, meta-analyses and randomized controlled trials have shown the effectiveness of PRP biotechnology in many medical fields, including dermatology, cardiac surgery, plastic surgery, orthopedic surgery, pain management, spinal diseases, and sports medicine .
La caratteristica attuale di PRP è la sua concentrazione piastrinica assoluta, che cambia dalla definizione iniziale di PRP (inclusa la concentrazione piastrinica superiore al valore basale) a più di 1 × 10 6/µ L o circa 5 volte la concentrazione piastrinica minima in piastrine da basale.Nella vasta recensione di Fadadu et al.Sono stati valutati 33 sistemi e protocolli PRP.La conta piastrinica della preparazione finale del PRP prodotta da alcuni di questi sistemi è inferiore a quella del sangue intero.Hanno riferito che il fattore piastrinico di PRP è aumentato fino a 0,52 con il kit di spin singolo (Selphyl ®).Al contrario, la doppia rotazione emcyte genesi pureprii ® La concentrazione piastrinica prodotta dal dispositivo è la più alta (1,6 × 10 6 /µl).
Ovviamente, i metodi in vitro e animali non sono l'ambiente di ricerca ideale per la trasformazione di successo in pratica clinica.Allo stesso modo, lo studio di confronto dei dispositivi non supporta la decisione, poiché mostrano che la concentrazione piastrinica tra i dispositivi PRP è molto diversa.Fortunatamente, attraverso la tecnologia e l'analisi basate sulla proteomica, possiamo aumentare la nostra comprensione delle funzioni cellulari nel PRP che influenzano i risultati del trattamento.Prima di raggiungere il consenso su preparazioni e formulazioni standardizzate del PRP, il PRP dovrebbe seguire le formulazioni cliniche del PRP per promuovere meccanismi di riparazione dei tessuti sostanziali e risultati clinici progressivi.
Formula clinica PRP
Allo stato attuale, il PRP clinico efficace (C-PRP) è stato caratterizzato come una composizione complessa di componenti multicellulari autologhi in plasma di piccolo volume ottenuto da una parte del sangue periferico dopo la centrifugazione.Dopo la centrifugazione, il PRP e i suoi componenti delle cellule non piastrici possono essere recuperati dal dispositivo di concentrazione in base a diverse densità cellulari (di cui la densità piastrinica è la più bassa).
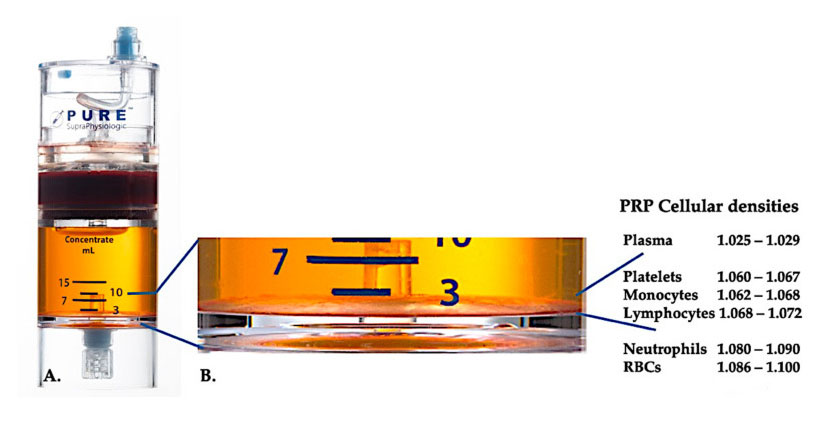
Utilizzare PurePRP-SP ® Cell Densità di separazione (Emcyte Corporation, Fort Myers, FL, USA) è stato utilizzato per il sangue intero dopo due procedure di centrifugazione.Dopo il primo processo di centrifugazione, la componente del sangue intero è stata separata in due strati di base, sospensione plasmatica piastrinica (magra) e strato di globuli rossi.In A, la seconda fase di centrifugazione è stata completata.Il volume del PRP effettivo può essere estratto per l'applicazione del paziente.L'ingrandimento in B mostra che esiste uno strato marrone di sedimentazione eritrocita multi-componente organizzato (rappresentato dalla linea blu) nella parte inferiore dell'attrezzatura, che contiene alte concentrazioni di piastrine, monociti e linfociti, basati sul gradiente di densità.In questo esempio, secondo il protocollo di preparazione C-PRP con poveri neutrofili, verrà estratta la percentuale minima di neutrofili (<0,3%) e gli eritrociti (<0,1%).
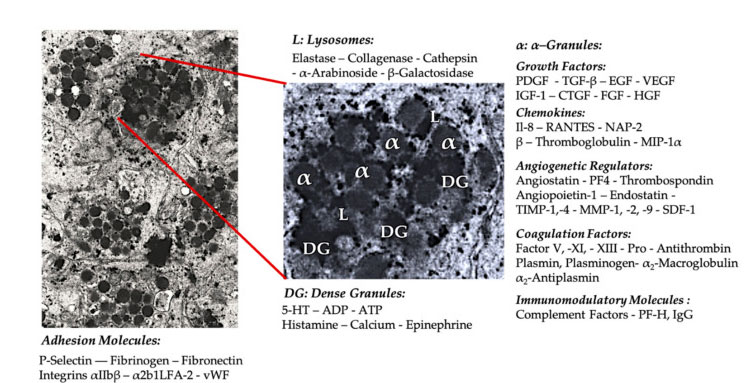
Granulo piastrinico
Nella prima applicazione clinica del PRP, i granuli α sono la struttura interna piastrinica più comunemente citata, poiché contengono fattori di coagulazione, un gran numero di regolatori PDGF e angiogenici, ma hanno poca funzione trombogenica.Altri fattori includono componenti meno noti chemochine e citochine, come fattore piastrinico 4 (PF4), proteina di base pre-piastrinica, p-selectina (un attivatore di integrina) e ranto di chemochine (regolata dall'attivazione, che esprimono cellule T normali e presumibilmente secreting).La funzione generale di questi specifici componenti granulari piastrinici è quella di reclutare e attivare altre cellule immunitarie o indurre l'infiammazione delle cellule endoteliali.
I componenti granulari densi come ADP, serotonina, polifosfato, istamina e adrenalina sono più implicitamente usati come regolatori dell'attivazione piastrinica e della trombosi.Ancora più importante, molti di questi elementi hanno la funzione di modificare le cellule immunitarie.L'ADP piastrinica è riconosciuto dal recettore P2Y12ADP sulle cellule dendritiche (DC), aumentando così l'endocitosi dell'antigene.La DC (cellula che presenta l'antigene) è molto importante per iniziare la risposta immunitaria delle cellule T e il controllo della risposta immunitaria protettiva, che collega il sistema immunitario innato e il sistema immunitario adattivo.Inoltre, l'adenosina trifosfato piastrinica (ATP) invia segnali attraverso il recettore delle cellule T P2X7, portando ad una maggiore differenziazione delle cellule di helper C CD4 in cellule di helper 17 (Th17) proinfiammatorie.Altri componenti di granuli densi piastrinici (come il glutammato e la serotonina) inducono la migrazione delle cellule T e aumentano la differenziazione dei monociti in DC, rispettivamente.Nel PRP, questi immunomodulatori derivati da particelle dense sono altamente arricchiti e hanno sostanziali funzioni immunitarie.
Il numero di potenziali interazioni dirette e indirette tra piastrine e altre cellule (recettori) è esteso.Pertanto, l'applicazione di PRP nell'ambiente del tessuto patologico locale può indurre una varietà di effetti infiammatori.
Concentrazione piastrinica
C-PRP dovrebbe contenere dosi cliniche di piastrine concentrate per produrre effetti terapeutici benefici.Le piastrine in C-PRP dovrebbero stimolare la proliferazione cellulare, la sintesi di fattori mesenchimali e neurotrofici, promuovono la migrazione delle cellule chemiotattiche e stimola l'attività immunoregolatoria, come mostrato nella figura.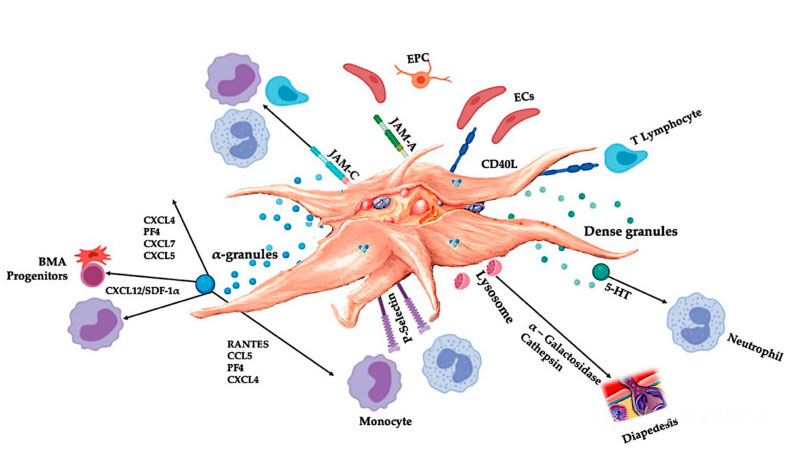
Le piastrine attivate, il rilascio di molecole di PGF e di adesione mediano una varietà di interazioni cellulari: chemiotassi, adesione cellulare, migrazione e differenziazione cellulare e regolano le attività regolatori immunitari.Queste interazioni delle cellule piastriniche contribuiscono all'angiogenesi e all'attività infiammatoria e alla fine stimolano il processo di riparazione dei tessuti.Abbreviazioni: BMA: aspirato del midollo osseo, EPC: cellule progenitrici endoteliali, EC: cellule endoteliali, 5-HT: 5-idrossitriptamina, RANTES: regolazione attivata della normale espressione delle cellule T e secrezione putativa, marmellata: tipo di adesione da giunzione, CD40L: cluster 40 ligando, SDF-1 α : Fattore 1 α derivato dalle cellule stromali α , CXCL: chemochina (motivazione CXC) Ligando, PF4: fattore piastrino 4. adattato da Everts et al.
Marx è stata la prima persona a dimostrare che la guarigione ossea e dei tessuti molli è stata migliorata e la conta piastrinica minima era 1 × 10 6 /µl。 Questi risultati sono stati confermati in uno studio sulla fusione lombare attraverso forame intervertebrali, quando la dose piastrinica era maggiore di 1,3 × a 106 piastrine/µ L, questo studio ha dimostrato più fusione.Inoltre, Giusti et al.Rivelato 1,5 × il meccanismo di riparazione del tessuto alla dose di 109 richiede piastrine/ml per indurre l'angiogenesi funzionale attraverso l'attività delle cellule endoteliali.In quest'ultimo studio, concentrazioni più elevate hanno ridotto il potenziale di angiogenesi delle piastrine dentro e intorno ai follicoli.Inoltre, i dati precedenti hanno mostrato che la dose di PRP avrebbe anche influito sui risultati del trattamento.Pertanto, al fine di indurre significativamente la reazione di angiogenesi e stimolare la proliferazione cellulare e la migrazione cellulare, C-PRP dovrebbe contenere almeno 7,5 in una bottiglia di trattamento PRP da 5 ml × 10 9 può fornire piastrine.
Oltre alla dipendenza dalla dose, l'effetto di PRP sull'attività cellulare sembra essere molto dipendente dal tempo.Sophie et al.Questi risultati suggeriscono che l'esposizione a breve termine ai lisati piastrinici umani può stimolare la proliferazione e la chemiotassi delle cellule ossee.Al contrario, l'esposizione a lungo termine al PRP porterà a livelli più bassi di fosfatasi alcalina e formazione di minerali.
globulo rosso
I globuli rossi sono responsabili del trasporto di ossigeno nei tessuti e del trasferimento di anidride carbonica dai tessuti ai polmoni.Non hanno nuclei e sono composti da molecole di eme che si legano alle proteine.I componenti di ferro ed eme nei globuli rossi promuovono la combinazione di ossigeno e anidride carbonica.In generale, il ciclo di vita dei globuli rossi è di circa 120 giorni.Vengono rimossi dalla circolazione dai macrofagi attraverso un processo chiamato invecchiamento RBC.I globuli rossi nei campioni di PRP possono essere danneggiati in condizioni di taglio (ad esempio, chirurgia di sanguinamento a sangue intero, processo immuno-mediato, stress ossidativo o schema di concentrazione di PRP inadeguato).Pertanto, la membrana cellulare RBC decompone e rilascia l'emoglobina tossica (HB), misurata da emoglobina libera al plasma (PFH), eme e ferro.].PFH e i suoi prodotti di degradazione (eme e ferro) portano congiuntamente a effetti dannosi e citotossici sui tessuti, portando a stress ossidativo, perdita di ossido nitrico, attivazione di percorsi infiammatori e immunosoppressione.Questi effetti alla fine porteranno a disfunzione di microcircolazione, vasocostrizione locale e lesioni vascolari, nonché gravi danni ai tessuti.
La cosa più importante è che quando il RBC contenente C-PRP viene consegnato al tessuto, causerà una reazione locale chiamata erittosi, che innescherà il rilascio di un efficace inibitore della migrazione di citochine e macrofagi.Questa citochina inibisce la migrazione di monociti e macrofagi.Esercita forti segnali pro-infiammatori per i tessuti circostanti, inibisce la migrazione delle cellule staminali e la proliferazione dei fibroblasti e porta a una significativa disfunzione cellulare locale.Pertanto, è importante limitare la contaminazione del RBC nelle preparazioni PRP.Inoltre, il ruolo dei globuli rossi nella rigenerazione dei tessuti non è mai stato determinato.Un adeguato processo di centrifugazione e preparazione C-PRP di solito ridurrà o addirittura eliminerà la presenza di globuli rossi, evitando così le conseguenze avverse dell'emolisi e della policitemia.
Leucociti in C-PRP
La presenza di globuli bianchi nelle preparazioni PRP dipende dall'attrezzatura di trattamento e dallo schema di preparazione.Nelle attrezzature PRP a base di plasma, i globuli bianchi vengono completamente eliminati;Tuttavia, i globuli bianchi erano significativamente concentrati nella preparazione PRP dello strato marrone sedimentazione degli eritrociti.A causa dei suoi meccanismi di difesa immunitaria e dell'ospite, i globuli bianchi influenzano notevolmente la biologia interna delle condizioni dei tessuti acuti e cronici.Queste caratteristiche saranno discusse ulteriormente di seguito.Pertanto, la presenza di leucociti specifici in C-PRP può causare significativi effetti cellulari e tissutali.Più specificamente, diversi sistemi di strati di sedimentazione di eritrociti PRP marrone-giallo utilizzano diversi schemi di preparazione, producendo così diverse percentuali di neutrofili, linfociti e monociti in PRP.Eosinofili e basofili non possono essere misurati nei preparati del PRP perché le loro membrane cellulari sono troppo fragili per resistere alle forze di elaborazione centrifuga.
Neutrofili
I neutrofili sono leucociti essenziali in molti percorsi curativi.Questi percorsi si combinano con proteine antimicrobiche presenti in piastrine per formare una densa barriera contro i patogeni invasivi.L'esistenza di neutrofili è determinata in base all'obiettivo di trattamento di C-PRP.Potrebbero essere richiesti livelli aumentati di infiammazione tissutale nella bioterapia PRP per la cura della ferita cronica o nelle applicazioni volte alla crescita ossea o alla guarigione.È importante sottolineare che sono state riscontrate ulteriori funzioni di neutrofili in diversi modelli, sottolineando il loro ruolo nell'angiogenesi e nella riparazione dei tessuti.Tuttavia, i neutrofili possono anche causare effetti dannosi, quindi non sono adatti per alcune applicazioni.Zhou e Wang hanno dimostrato che l'uso di PRP ricco di neutrofili può portare ad un aumento del rapporto tra collagene di tipo III e collagene di tipo I, esacerbando così la fibrosi e riducendo la forza del tendine.Altre caratteristiche dannose mediate dai neutrofili sono il rilascio di citochine infiammatorie e metalloproteinasi della matrice (MMP), che possono promuovere l'infiammazione e il catabolismo quando applicati ai tessuti.
Leucomonocita
Nel C-PRP, i linfociti T e B mononucleari sono più concentrati di qualsiasi altra globula bianca.Sono strettamente correlati all'immunità adattativa citotossica mediata dalle cellule.I linfociti possono innescare reazioni cellulari per combattere l'infezione e adattarsi agli invasori.Inoltre, le citochine derivate da t-linfociti (interferon-γ [IFN-γ] e interleuchina-4 (IL-4) migliorano la polarizzazione dei macrofagi. Verassar et al. È dimostrato che i linfociti T convenzionali possono promuovere indirettamente la guarigione del tessuto in Il modello murino regolando la differenziazione di monociti e macrofagi.
Monocita - Cell multipotente di riparazione
Secondo il dispositivo di preparazione PRP utilizzato, i monociti possono sporgere o non esistere nella bottiglia di trattamento PRP.Sfortunatamente, la loro capacità di prestazione e rigenerazione è raramente discussa in letteratura.Pertanto, viene prestata poca attenzione ai monociti nel metodo di preparazione o nella formula finale.Il gruppo di monociti è eterogeneo, proveniente dalle cellule progenitrici nel midollo osseo e trasportato ai tessuti periferici attraverso la via delle cellule staminali ematopoietiche secondo la stimolazione del microambiente.Durante l'omeostasi e l'infiammazione, i monociti circolanti lasciano il flusso sanguigno e vengono reclutati a tessuti feriti o degradati.Possono agire come cellule effettrici di macrofagi (M φ) o cellule progenitrici.Monociti, macrofagi e cellule dendritiche rappresentano il sistema fagocitico mononucleare (MPS). Una caratteristica tipica di MPS è la plasticità del suo modello di espressione genica e la sovrapposizione funzionale tra questi tipi di cellule.Nei tessuti degenerati, macrofagi residenti, fattori di crescita che agiscono localmente, citochine pro-infiammatorie, cellule apoptotiche o necrotiche e prodotti microbici iniziano monociti per differenziarsi in gruppi di cellule MPS.Supponiamo che quando C-PRP contenente monociti ad alto rendimento venga iniettato nel microambiente locale della malattia, è probabile che i monociti si differenzino in M φ per causare importanti cambiamenti cellulari.
Dal monocita a m φ nel processo di trasformazione, fenotipo M φ specifico.Negli ultimi dieci anni è stato sviluppato un modello, che integra M φ il complesso meccanismo di attivazione è descritto come polarizzazione di due stati opposti: M φ Fenotipo 1 (M φ 1, Attivazione classica) e M φ Fenotipo 2 (M φ 2, attivazione alternativa).M φ 1 è caratterizzato da secrezione infiammatoria di citochine (IFN-γ) e ossido nitrico per produrre un efficace meccanismo di uccisione di agenti patogeni.M φ Il fenotipo produce anche fattore di crescita endoteliale vascolare (VEGF) e fattore di crescita dei fibroblasti (FGF).M φ Il fenotipo è composto da cellule antinfiammatorie con elevata fagocitosi.M φ 2 produce componenti a matrice extracellulare, angiogenesi e chemochine e interleuchina 10 (IL-10).Oltre alla difesa dei patogeni, M φ può anche ridurre l'infiammazione e promuovere la riparazione dei tessuti.È interessante notare che M φ 2 è stato suddiviso in m in vitro φ 2a 、 m φ 2b e m φ 2. Dipende dallo stimolo.La traduzione in vivo di questi sottotipi è difficile perché il tessuto può contenere gruppi m φ misti.È interessante notare che, sulla base di segnali ambientali locali e livelli di IL-4, il proinfiammatorio M φ 1 può essere convertito per promuovere la riparazione M φ 2。 da questi dati, è ragionevole supporre che ci siano alte concentrazioni di monociti e preparazioni M φ C-PRP può contribuire a una migliore riparazione dei tessuti perché hanno capacità di riparazione dei tessuti antinfiammatori e trasduzione del segnale cellulare.
Definizione confusa di frazione di globuli bianchi in PRP
La presenza di globuli bianchi nelle bottiglie di trattamento PRP dipende dal dispositivo di preparazione PRP e può avere differenze significative.Ci sono molte controversie sull'esistenza di leucociti e il loro contributo a diversi prodotti sub-PRP (come PRGF, P-PRP, LP-PRP, LR-PRP, P-PRF e L-PRF) in una recente recensione, sei randomizzati Studi controllati (livello di evidenza 1) e tre studi comparativi prospettici (livello di evidenza 2) hanno coinvolto 1055 pazienti, indicando che LR-PRP e LP-PRP avevano una sicurezza simile.L'autore ha concluso che la reazione avversa di PRP potrebbe non essere direttamente correlata alla concentrazione di globuli bianchi.In un altro studio, LR-PRP non ha cambiato l'interleuchina infiammatoria (IL-1) nel ginocchio OA β 、 IL-6, IL-8 e IL-17).Questi risultati supportano l'opinione che il ruolo dei leucociti nell'attività biologica di PRP in vivo possa provenire dal crosstalk tra piastrine e leucociti.Questa interazione può promuovere la biosintesi di altri fattori (come il lipoxigeno), che può compensare o promuovere la regressione dell'infiammazione.Dopo il rilascio iniziale di molecole infiammatorie (acido arachidonico, leucotrieni e prostaglandina), il lipossigeno A4 viene rilasciato da piastrine attivate per prevenire l'attivazione dei neutrofili.È in questo ambiente che il fenotipo M φ da M φ 1 passa a M φ 2。 inoltre, vi sono prove crescenti che le cellule mononucleate circolanti possono differenziarsi in una varietà di tipi di cellule non fagocitiche a causa della loro pluripotenza.
Il tipo di PRP influenzerà la cultura MSC.Rispetto ai campioni di PRP o PPP puri, LR-PRP può indurre una proliferazione significativamente maggiore di MSC derivati dal midollo osseo (BMMSC), con un rilascio più rapido e una migliore attività biologica PGF.Tutte queste caratteristiche sono favorevoli all'aggiunta di monociti nella bottiglia di trattamento del PRP e riconoscere la loro capacità immunomodulatoria e il potenziale di differenziazione.
Regolazione immunitaria congenita e adattiva di PRP
La funzione fisiologica più famosa delle piastrine è controllare il sanguinamento.Si accumulano nel luogo del danno dei tessuti e nei vasi sanguigni danneggiati.Questi eventi sono causati dall'espressione di integrine e selezioni che stimolano l'adesione e l'aggregazione piastrinica.L'endotelio danneggiato aggrava ulteriormente questo processo e il collagene esposto e altre proteine della matrice subendoteliale promuovono l'attivazione profonda delle piastrine.In questi casi, è stato dimostrato l'importante ruolo dell'interazione tra il fattore von Willebrand (VWF) e la glicoproteina (GP), in particolare GP-IB.Dopo l'attivazione piastrinica, α-α α- 、 piastrine, lisosomi e te-granuli regolano l'esocitosi e rilasciano il loro contenuto nell'ambiente extracellulare.
Molecola di adesione piastrinica
Al fine di comprendere meglio il ruolo del PRP nei tessuti infiammatori e nelle piastrine nella risposta immunitaria, dovremmo capire come i diversi recettori della superficie piastrinica (integrine) e le molecole di adesione della giunzione (JAM) e le interazioni cellulari possano avviare processi critici nell'immunità innata e adattiva.
Le integrine sono molecole di adesione della superficie cellulare trovate in vari tipi di cellule ed espresse in grandi quantità su piastrine.Le integrine includono A5B1, A6B1, A2B1 LFA-2, (GPIA/IIA) e AIIBB3 (GPIIB/IIIA).Di solito, esistono in uno stato statico e a bassa affinità.Dopo l'attivazione, passano allo stato di alta affinità di legame del ligando.Le integrine hanno funzioni diverse sulle piastrine e partecipano all'interazione di piastrine con diversi tipi di globuli bianchi, cellule endoteliali e matrice extracellulare.Inoltre, il complesso GP-IB-V-IX è espresso sulla membrana piastrinica ed è il recettore principale per il legame con von VWF.Questa interazione media il contatto iniziale tra piastrine e strutture subendoteliali esposte.L'integrina piastrinica e il complesso GP sono correlati a vari processi infiammatori e svolgono un ruolo importante nella formazione del complesso piastrinico-leucocitario.In particolare, l'integrina AIIBB3 è necessaria per formare un complesso stabile combinando il recettore dell'antigene macrofago 1 (Mac-1) sui neutrofili.
Le piastrine, i neutrofili e le cellule endoteliali vascolari esprimono molecole di adesione cellulare specifiche, chiamate Selectin.In condizioni infiammatorie, le piastrine esprimono p-selectina e l-selectina di L.Dopo l'attivazione piastrinica, la P-selectina può legarsi al ligando PSGL-1 che esiste su neutrofili e monociti.Inoltre, il legame PSGL-1 avvia la reazione a cascata del segnale intracellulare, che attiva i neutrofili attraverso l'integrina dei neutrofili MAC-1 e l'antigene 1 correlato alla funzione dei linfociti (LFA-1).Mac-1 attivato si lega a GPIB o GPIIB/IIIA su piastrine attraverso il fibrinogeno, stabilizzando così l'interazione tra neutrofili e piastrine.Inoltre, LFA-1 attivato può combinarsi con la molecola di adesione intercellulare piastrinica 2 per stabilizzare ulteriormente il complesso neutrofilo-platelet per promuovere l'adesione a lungo termine con le cellule.
Piastrine e leucociti svolgono un ruolo chiave nelle risposte immunitarie innate e adattive
Il corpo può riconoscere corpi estranei e tessuti feriti in malattie acute o croniche per iniziare la reazione a cascata di guarigione delle ferite e la via infiammatoria.I sistemi immunitari innati e adattivi proteggono l'ospite dalle infezioni e i globuli bianchi svolgono un ruolo importante nella sovrapposizione tra i due sistemi.In particolare, monociti, macrofagi, neutrofili e cellule killer naturali svolgono un ruolo chiave nel sistema innato, mentre i linfociti e i loro sottoinsiemi svolgono un ruolo simile nel sistema immunitario adattivo.
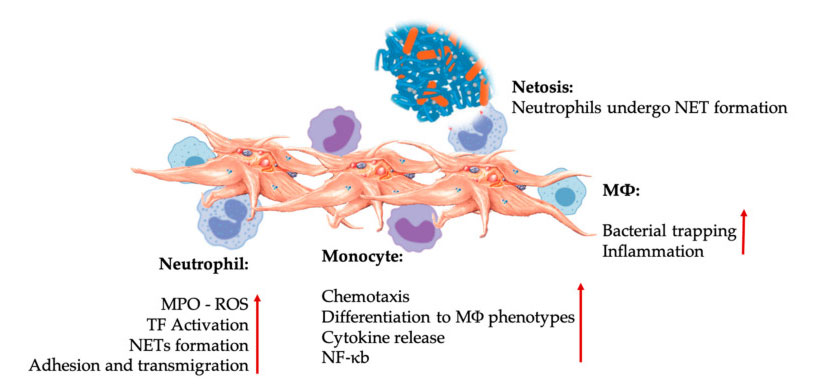
Interazioni piastriniche e leucociti nelle interazioni innate di cellule immunitarie.Le piastrine interagiscono con neutrofili e monociti e infine con M φ interagisce, regolare e aumentare le loro funzioni effettrici.Queste interazioni piastriniche-leucociti portano all'infiammazione attraverso diversi meccanismi, tra cui la netosi.Abbreviazioni: MPO: mieloperossidasi, ROS: specie di ossigeno reattivo, TF: fattore tissutale, rete: trappola extracellulare neutrofila, NF-κ B: fattore nucleare kappa B, m φ : macrofagi.
Sistema immunitario innato
Il ruolo dell'innato sistema immunitario è di identificare non specifici microrganismi o frammenti di tessuto e stimolarne la clearance.Quando alcune strutture molecolari chiamate recettori di riconoscimento dei pattern di espressione superficiale (PRR) si combinano con i modelli molecolari correlati al patogeno e i modelli molecolari correlati al danno, verrà attivato il sistema immunitario innato.Esistono molti tipi di PRR, tra cui il recettore a pedaggio (TLR) e RIG-1 come il recettore (RLR).Questi recettori possono attivare il principale fattore di trascrizione kappa B (NF-κ B) regola anche molteplici aspetti della risposta immunitaria innata e adattiva.È interessante notare che le piastrine esprimono anche una varietà di molecole del recettore immunoregolatorio sulla loro superficie e citoplasma, come p-selectina, ligando CD40 di proteina transmembrana (CD40L), citochine (come IL-1 β 、 、 、 、 、 、 、 、 、 、 、 、 β)) e TLR-spedifico. Pertanto, le piastrine possono interagire con varie cellule immunitarie.
Interazione cellulare bianca piastrinica nell'immunità innata
Quando le piastrine entrano o invadono il flusso sanguigno o il tessuto, le piastrine sono una delle cellule che rilevano prima lesioni endoteliali e agenti patogeni microbici.L'aggregazione piastrinica e promuovono il rilascio di agonisti piastrinici ADP, trombina e VWF, con conseguente attivazione piastrinica e espressione dei recettori delle chemochine piastriniche C, CC, CXC e CX3C, causando così le piastrine nel sito o le lesioni infette.
Il sistema immunitario innato è geneticamente predeterminato per rilevare invasori, come virus, batteri, parassiti e tossine o ferite e ferite di tessuto.È un sistema non specifico, perché qualsiasi patogeno verrà identificato come straniero o non seduto e rapidamente.Il sistema immunitario innato si basa su una serie di proteine e fagociti, che riconoscono le caratteristiche ben conservate degli agenti patogeni e attivano rapidamente la risposta immunitaria per aiutare a eliminare gli invasori, anche se l'ospite non è mai stato esposto a patogeni specifici prima.
Neutrofili, monociti e cellule dendritiche sono le cellule immunitarie innate più comuni nel sangue.Il loro reclutamento è necessario per un'adeguata risposta immunitaria precoce.Quando il PRP viene utilizzato nella medicina rigenerativa, l'interazione cellulare bianca piastrinica regola l'infiammazione, la guarigione delle ferite e la riparazione dei tessuti.TLR-4 sulle piastrine stimola l'interazione piastrinica-neutrofilo, che regola la cosiddetta scoppia di ossidativa leucocitaria regolando il rilascio di specie reattive di ossigeno (ROS) e mieloperossidasi (MPO) da neutrofili.Inoltre, l'interazione tra degranulazione piastrinica-neutrofilo e neutrofilo porta alla formazione di trappole neutrofili-estracellulari (NET).Le reti sono composte da nucleo dei neutrofili e altri contenuti intracellulari di neutrofili, che possono catturare i batteri e ucciderli attraverso la netosi.La formazione di reti è un meccanismo di uccisione essenziale dei neutrofili.
Dopo l'attivazione piastrinica, i monociti possono migrare verso tessuti malati e degenerativi, dove svolgono attività di adesione e secernono molecole infiammatorie che possono cambiare chemiotassi e proprietà proteolitiche.Inoltre, le piastrine possono indurre l'attivazione dei monociti NF-κ B per regolare la funzione effettore dei monociti, che è il mediatore chiave della risposta infiammatoria e dell'attivazione e della differenziazione delle cellule immunitarie.Le piastrine promuovono ulteriormente l'esplosione ossidativa endogena di monociti per promuovere la distruzione dei patogeni fagocitici.Il rilascio di MPO è mediato dall'interazione diretta tra CD40L-MAC-1 di monociti piastrinici.È interessante notare che quando la P-selectina attiva piastrine in condizioni di tessuto infiammatorio acuto e cronico, chemochine derivate dalle piastrine PF4, RANTES, IL-1 β e CXCL-12 possono prevenire l'apoptosi spontanea dei monociti, ma promuove la loro differenziazione nei macrofagi.
Sistema immunitario adattivo
Dopo che il sistema immunitario innato non specifico riconosce il danno microbico o tissutale, il sistema immunitario adattivo specifico prenderà il sopravvento.I sistemi adattivi includono linfociti B leganti l'antigene (cellule B) e linfociti T convenzionali (Treg) che coordinano la clearance dei patogeni.Le cellule T possono essere approssimativamente divise in cellule T helper (cellule TH) e cellule T citotossiche (cellule TC, note anche come cellule T killer).Le cellule TH sono ulteriormente divise in cellule Th1, Th2 e Th17, che hanno funzioni chiave nell'infiammazione.Le cellule TH possono secernere citochine proinfiammatorie (ad es. IFN-γ 、 TNF-β) e diverse interleuchine (EG, IL-17). Sono particolarmente efficaci nel prevenire il virus intracellulare e l'infezione batterica. Risposta immunitaria. Le cellule TC sono cellule effettrici, che possono eliminare microrganismi e cellule intracellulari ed extracellulari mirate.
È interessante notare che le cellule Th2 producono IL-4 e influenzano la polarizzazione M φ, la rigenerazione guidata da M φ m φ 2, mentre l'IFN-γ M φ cambia in fenotipo infiammatorio M φ 1, che dipende dalla dose e dal tempo delle citochine.Dopo l'attivazione di IL-4, M φ 2 induce le cellule Treg a differenziarsi in cellule Th2 e quindi produce IL-4 aggiuntivo (ciclo di feedback positivo).Le cellule TH convertono M φ Il fenotipo è diretto al fenotipo rigenerativo in risposta agli agenti biologici di origine tissutale.Questo meccanismo si basa sull'evidenza che le cellule TH svolgono un ruolo significativo nel controllo dell'infiammazione e della riparazione dei tessuti.
Interazione cellulare bianca piastrinica nell'immunità adattiva
Il sistema immunitario adattivo utilizza recettori specifici dell'antigene e ricorda i patogeni precedentemente incontrati e li distrugge quando successivamente incontra l'ospite.Tuttavia, queste risposte immunitarie adattive si sono sviluppate lentamente.Konias et al.Mostra che la componente piastrinica contribuisce alla percezione del rischio e alla riparazione dei tessuti e che l'interazione tra piastrine e leucociti promuove l'attivazione della risposta immunitaria adattiva.
Durante la risposta immunitaria adattiva, le piastrine promuovono le risposte di monociti e macrofagi attraverso la maturazione delle cellule DC e NK, portando a risposte specifiche delle cellule T e delle cellule B.Pertanto, i componenti dei granuli piastrinici influenzano direttamente l'immunità adattiva esprimendo CD40L, una molecola essenziale per regolare la risposta immunitaria adattiva.Le piastrine attraverso CD40L non solo svolgono un ruolo nella presentazione dell'antigene, ma influenzano anche la reazione delle cellule T.Liu et al.È stato scoperto che le piastrine regolano la risposta delle cellule T CD4 in modo complesso.Questa regolazione differenziale dei sottoinsiemi di cellule T CD4 significa che le piastrine promuovono le cellule T CD4 a rispondere agli stimoli infiammatori, producendo così forti risposte pro-infiammatorie e antinfiammatorie.
Le piastrine regolano anche la risposta adattativa mediata dalle cellule B ai patogeni microbici.È noto che CD40L su cellule T CD4 attivate attiverà CD40 di cellule B, fornendo il secondo segnale richiesto per l'attivazione dei linfociti B-cellula-dipendente, la successiva conversione allotipo e la differenziazione e la proliferazione delle cellule B.In generale, i risultati mostrano chiaramente le varie funzioni delle piastrine nell'immunità adattiva, indicando che le piastrine collegano l'interazione tra cellule T e cellule B attraverso CD40-CD40L, migliorando così la risposta alle cellule B dipendente dalle cellule T.Inoltre, le piastrine sono ricche di recettori della superficie cellulare, che possono promuovere l'attivazione piastrinica e rilasciare un gran numero di molecole attive infiammatorie e biologiche immagazzinate in diverse particelle piastriniche, influenzando così la risposta immunitaria innata e adattiva.
Ruolo ampliato della serotonina derivata dalle piastrine in PRP
La serotonina (5-idrossitriptamina, 5-HT) ha un chiaro ruolo chiave nel sistema nervoso centrale (SNC), inclusa la tolleranza al dolore.Si stima che la maggior parte del 5-HT umano sia prodotta nel tratto gastrointestinale e quindi attraverso la circolazione sanguigna, dove viene assorbita dalle piastrine attraverso il trasportatore di reuptake della serotonina e conservata in particelle dense ad alta concentrazione (65 mmol/L).Il 5-HT è un noto neurotrasmettitore e ormone che aiuta a regolare vari processi neuropsicologici nel sistema nervoso centrale (5-HT centrale).Tuttavia, la maggior parte del 5-HT esiste al di fuori del sistema nervoso centrale (5-HT periferico) ed è coinvolta nella regolazione delle funzioni biologiche sistemiche e cellulari di più sistemi di organi, tra cui sistemi funzionali cardiovascolari, polmonari, gastrointestinali, urogenitali e piastrinici.Il 5-HT ha metabolismo dipendente dalla concentrazione su una varietà di tipi di cellule, tra cui adipociti, cellule epiteliali e globuli bianchi.Il 5-HT periferico è anche un potente modulatore immunitario, che può stimolare o inibire l'infiammazione e influenzare varie cellule immunitarie attraverso il suo specifico recettore 5-HT (5HTR).
Meccanismo di paracrina e autocrina di HT
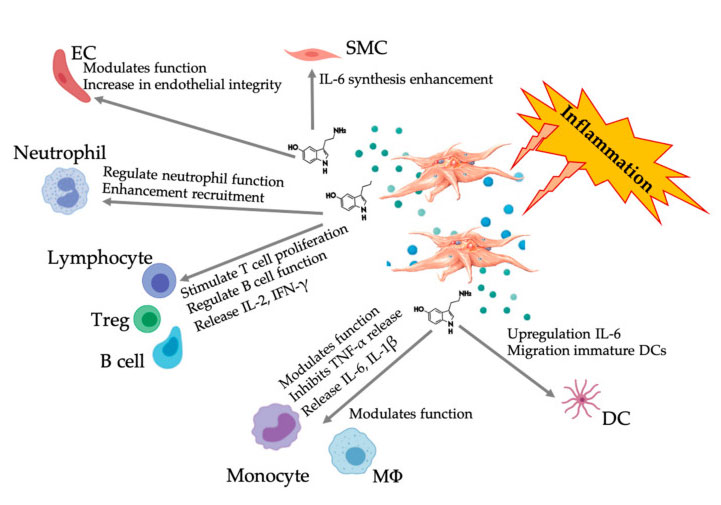
L'attività di 5-HT è mediata dalla sua interazione con 5HTRS, che è una superfamiglia con sette membri (5-HT 1-7) e almeno 14 diversi sottotipi di recettori, incluso il membro scoperto di recente 5-HT 7, la sua periferica e funzione nella gestione del dolore.Nel processo di degranulazione piastrinica, le piastrine attivate secernono un gran numero di 5-HT derivati dalle piastrine, che possono promuovere la contrazione vascolare e stimolare l'attivazione di piastrine e linfociti adiacenti attraverso l'espressione di 5-HTR sulle cellule endoteliali, le cellule muscolari lisce e cellule immunitarie.Pacala et al.È stato studiato l'effetto mitotico del 5-HT sulle cellule endoteliali vascolari e è stato determinato il potenziale di promuovere la crescita dei vasi sanguigni danneggiati stimolando l'angiogenesi.Il modo in cui questi processi sono regolati non è del tutto chiaro, ma può comportare percorsi di segnale a due vie differenziali nel microcircuito tissutale per regolare le funzioni delle cellule endoteliali vascolari e delle cellule muscolari lisce, fibroblasti e cellule immunita .La funzione autocrina della piastrina 5-HT dopo l'attivazione piastrinica è stata descritta [REF].Il rilascio di 5-HT migliora l'attivazione delle piastrine e il reclutamento di piastrine circolanti, portando all'attivazione delle reazioni a cascata del segnale e agli effettori a monte che supportano la reattività piastrinica.
Effetto 5-HT immunomodulatorio
Sempre più prove mostrano che la serotonina può svolgere un ruolo in diversi 5HTR come modulatore immunitario.Secondo il 5HTR espresso in vari leucociti coinvolti nella reazione infiammatoria, il 5-HT derivato dalle piastrine funge da regolatore immunitario sia nel sistema immunitario innato che adattivo.Il 5-HT può stimolare la proliferazione di Treg e regolare le funzioni delle cellule B, delle cellule killer naturali e dei neutrofili reclutando DC e monociti nel sito infiammatorio.Studi recenti hanno dimostrato che il 5-HT derivato dalle piastrine può regolare la funzione delle cellule immunitarie in condizioni specifiche.Pertanto, usando C-PRP, la concentrazione piastrinica è maggiore di 1 × 10 6/µ L può aiutare in modo significativo a trasportare la concentrazione di 5-HT derivata da grandi piastrine al tessuto.Nel microambiente caratterizzato da componenti infiammatori, il PRP può interagire con diverse cellule immunitarie che svolgono un ruolo chiave in queste patologie, che possono influire sui risultati clinici.
Figura che visualizza la risposta 5-HT multiforme dopo l'attivazione di piastrine infiammatorie PRP.Dopo l'attivazione di piastrine, le piastrine rilasciano i loro granuli, tra cui 5-HT in granuli densi, che ha una vasta gamma di effetti differenziali su varie cellule immunitarie, cellule endoteliali e cellule muscolari lisce.Abbreviazioni: SMC: cellule muscolari lisce, EC: cellule endoteliali, Treg: linfociti T convenzionali, M φ : Macrofagi, DC: cellule dendritiche, IL: interleuchina, IFN-γ : Interferon γ γ modificato e adattato da Everts et al.e Hull et al.
Effetto analgesico di PRP
Le piastrine attivate rilascerà molti mediatori pro-infiammatori e antinfiammatori, che possono non solo causare dolore, ma anche ridurre l'infiammazione e il dolore.Una volta applicata, la tipica dinamica piastrinica di PRP cambia il microambiente prima della riparazione e della rigenerazione dei tessuti attraverso una varietà di percorsi complessi legati all'anabolismo e al catabolismo, alla proliferazione cellulare, alla differenziazione e alla regolazione delle cellule staminali.Queste caratteristiche del PRP portano all'applicazione di PRP in varie condizioni patologiche cliniche solitamente associate al dolore cronico (come lesioni sportive, malattie ortopediche, malattie spinali e ferite croniche complesse), sebbene il meccanismo esatto non sia stato completamente determinato.
Nel 2008, Evertz et al.È il primo studio randomizzato controllato per segnalare l'effetto analgesico della preparazione del PRP, che viene preparato dallo strato marrone del tasso di sedimentazione autologa degli eritrociti e attivato con trombina autologa dopo intervento chirurgico alla spalla.Hanno notato una significativa riduzione dei punteggi della scala analogica visiva, l'uso di analgesici basati su oppiacei e una riabilitazione postoperatoria di maggior successo.È interessante notare che riflettono l'effetto analgesico delle piastrine attivate e speculano sul meccanismo delle piastrine che rilasciano 5-HT.In breve, le piastrine sono dormienti in PRP appena preparato.Dopo l'attivazione delle piastrine direttamente o indirettamente (fattore tissutale), le piastrine cambiano forma e producono abbastanza false da promuovere l'aggregazione piastrinica.Quindi, rilasciano particelle intracellulari α e dense.Il tessuto trattato con PRP attivato sarà invaso da PGF, citochine e altri lisosomi piastrinici.Più specificamente, quando le particelle dense rilasciano il loro contenuto, rilascerà una grande quantità di 5-HT che regola il dolore.In C-PRP, la concentrazione piastrinica è da 5 a 7 volte superiore a quella nel sangue periferico.Pertanto, il rilascio di 5-HT da piastrine è astronomico.È interessante notare che Sprott et al.Il rapporto ha osservato che il dolore è stato significativamente alleviato dopo l'agopuntura e la moxibustione, la concentrazione di 5-HT derivata da piastrine è stata significativamente ridotta e quindi il livello plasmatico di 5-HT è stato aumentato.
Nella periferica, le piastrine, i mastociti e le cellule endoteliali libereranno 5-HT endogene durante lesioni tissutali o trauma chirurgico.È interessante notare che una varietà di recettori 5-HT dei neuroni sono stati rilevati nell'area periferica, il che ha confermato che il 5-HT può interferire con la trasmissione nocicettiva nell'area periferica.Questi studi dimostrano che il 5-HT può influire sulla trasmissione nocicettiva dei tessuti periferici attraverso recettori 5-HT1, 5-HT2, 5-HT3, 5-HT4 e 5-HT7.
Il sistema 5-HT rappresenta un sistema potente che può ridurre e aumentare il grado di dolore dopo la stimolazione dannosa.La regolazione centrale e periferica dei segnali nocicettivi e i cambiamenti nel sistema 5-HT sono stati riportati in pazienti con dolore cronico.Negli ultimi anni, un gran numero di studi si è concentrato sul ruolo del 5-HT e sui rispettivi recettori nell'elaborazione e nella regolazione di informazioni dannose, con conseguenti farmaci come inibitori selettivi del reuptake della serotonina (SSRI).Questo farmaco inibisce il reuptake della serotonina nei neuroni presinaptici dopo il rilascio di serotonina.Colpisce la durata e l'intensità della comunicazione della serotonina ed è un trattamento alternativo per il dolore cronico.Sono necessarie ulteriori ricerche cliniche per comprendere chiaramente il meccanismo molecolare della regolazione del dolore 5-HT derivata dalla PRP nelle malattie croniche e degenerative.
Altri dati per risolvere il potenziale effetto analgesico di PRP possono essere ottenuti dopo il test del modello animale analgesico.Le conclusioni statistiche comparative in questi modelli sono impegnative perché questi studi contengono troppe variabili.Tuttavia, alcuni studi clinici hanno affrontato gli effetti nocicettivi e analgesici del PRP.Diversi studi hanno dimostrato che i pazienti che ricevono un trattamento per la tendinosi o le lacrime della cuffia dei rotatori hanno un piccolo sollievo dal dolore.Al contrario, molti altri studi hanno dimostrato che il PRP può ridurre o addirittura eliminare il dolore dei pazienti con degenerazione del tendine, OA, fascite plantare e altre malattie del piede e della caviglia.La concentrazione piastrinica finale e la composizione delle cellule biologiche sono state identificate come caratteristiche chiave del PRP, che aiutano a osservare l'effetto analgesico coerente dopo l'applicazione di PRP.Altre variabili includono il metodo di consegna di PRP, la tecnologia dell'applicazione, il protocollo di attivazione piastrinica, il livello di attività biologica di PGF e citochine rilasciate, tipo di applicazione del PRP e tipo di lesione.
È interessante notare che Kuffler ha risolto il potenziale di PRP nell'alleviare il dolore nei pazienti con dolore neuropatico cronico lieve a grave, secondario al nervo non rigenerativo danneggiato.Lo scopo di questo studio è di studiare se il dolore neuropatico può essere ridotto o diminuito a causa della promozione della rigenerazione assonale e della reinnervazione del nervo target.Sorprendentemente, tra i pazienti in trattamento, il dolore neuropatico viene ancora eliminato o alleviato almeno sei anni dopo l'intervento chirurgico.Inoltre, tutti i pazienti hanno iniziato ad alleviare il dolore entro tre settimane dall'applicazione di PRP.
Recentemente, simili effetti analgesici del PRP sono stati osservati nel campo della ferita postoperatoria e della cura della pelle.È interessante notare che gli autori hanno riportato gli aspetti fisiologici del dolore alla ferita associati a lesioni vascolari e ipossia del tessuto cutaneo.Hanno anche discusso dell'importanza dell'angiogenesi nell'ottimizzazione dell'ossigenazione e del rilascio di nutrienti.Il loro studio ha dimostrato che rispetto al gruppo di controllo, i pazienti che hanno ricevuto il trattamento con PRP avevano meno dolore e aumentavano significativamente l'angiogenesi.Infine, Johal e i suoi colleghi hanno effettuato una revisione sistematica e una meta-analisi e hanno concluso che il PRP può ridurre il dolore dopo l'uso di PRP nelle indicazioni ortopediche, specialmente nei pazienti che ricevono epicondilite esterna e trattamento OA del ginocchio.Sfortunatamente, questo studio non ha specificato gli effetti dei globuli bianchi, della concentrazione piastrinica o dell'uso di attivatori piastrinici esogeni, poiché queste variabili influenzerebbero l'efficacia complessiva del PRP.La concentrazione piastrinica ottimale PRP per il massimo sollievo dal dolore non è chiara.Nel modello di ratto di tendinosi, la concentrazione piastrinica era 1,0 × 10 6 / μ a L, il dolore può essere completamente alleviato, mentre il sollievo dal dolore causato dal PRP con metà della concentrazione piastrinica è significativamente ridotto.Pertanto, incoraggiamo più studi clinici a studiare gli effetti analgesici delle diverse preparazioni del PRP.
PRP e effetto angiogenesi
I preparativi di C-PRP nella medicina rigenerativa precisa consentono la consegna di biomolecole rilasciate da elevate concentrazioni di piastrine attivate in siti di tessuto target.Pertanto, sono state iniziate una varietà di reazioni a cascata, che contribuiscono alla regolazione immunitaria in loco, al processo infiammatorio e all'angiogenesi per promuovere la guarigione e la riparazione dei tessuti.
L'angiogenesi è un processo dinamico a più fasi che coinvolge la germinazione e i microvasi tissutali da vasi sanguigni preesistenti.L'angiogenesi è progredita a causa di una varietà di meccanismi biologici, tra cui la migrazione delle cellule endoteliali, la proliferazione, la differenziazione e la divisione.Questi processi cellulari sono prerequisiti per la formazione di nuovi vasi sanguigni.Sono essenziali per la crescita dei vasi sanguigni preesistenti per ripristinare il flusso sanguigno e sostenere l'elevata attività metabolica della riparazione dei tessuti e della rigenerazione dei tessuti.Questi nuovi vasi sanguigni consentono la consegna di ossigeno e sostanze nutritive e la rimozione di sottoprodotti dai tessuti trattati.
L'attività dell'angiogenesi è regolata stimolando il fattore angiogenico VEGF e fattori anti-angiogenici (EG, angiostatina e trombospondina-1 [TSP-1]).Nel microambiente malato e degradato (incluso una bassa tensione di ossigeno, un basso livello di acido lattico e un livello di acido lattico), i fattori angiogenici locali ripristinano l'attività dell'angiogenesi.
Diversi mezzi solubili piastrinici, come FGF di base e TGF-β e VEGF, possono stimolare le cellule endoteliali a produrre nuovi vasi sanguigni.Landsdown e Fortier hanno riportato vari risultati relativi alla composizione del PRP, comprese le fonti intraplatelette di molti regolatori angiogenici.Inoltre, hanno concluso che l'aumento dell'angiogenesi contribuisce alla guarigione della malattia di MSK in aree con scarsa vascolarizzazione, come lacrima del menisco, lesioni al tendine e altre aree con scarsa vascolarizzazione.
Proprietà piastriniche promosse e anti-angiogeniche
Negli ultimi decenni, studi pubblicati hanno dimostrato che le piastrine svolgono un ruolo chiave nell'emostasi primaria, nella formazione di coaguli, nel fattore di crescita e nel rilascio di citochine e nella regolazione dell'angiogenesi come parte del processo di riparazione dei tessuti.Paradossalmente, PRP α- I granuli contengono un arsenale di fattori di crescita pro-angiogenica, proteine anti-angiogeniche e citochine (come PF4, inibitore dell'attivatore del plasminogeno-1 e TSP-1) e mirano al rilascio di fattori specifici che svolgono un ruolo .Ruolo nell'angiogenesi.Pertanto, il ruolo del PRP nel controllo della regolazione dell'angiogenesi può essere definito dall'attivazione di specifici recettori della superficie cellulare, il TGF-β avvia reazioni pro-angiogeniche e anti-angiogeniche.La capacità delle piastrine di esercitare la via dell'angiogenesi è stata confermata nell'angiogenesi patologica e nell'angiogenesi del tumore.
Fattore di crescita angiogenico derivato dalle piastrine e fattore di crescita anti-angiogenico, derivato da molecole α e dense e adesive.Ancora più importante, è generalmente accettato che l'effetto complessivo delle piastrine sull'angiogenesi sia pro-angiogenico e stimolante.Si prevede che la terapia PRP controllerà l'induzione dell'angiogenesi, che contribuirà all'effetto del trattamento di molte malattie, come la guarigione delle ferite e la riparazione dei tessuti.La somministrazione di PRP, più specificamente la somministrazione di PGF ad alta concentrazione e altre citochine piastriniche, può indurre angiogenesi, angiogenesi e arteriogenesi, poiché il fattore 1A derivato dalle cellule stromali si lega al recettore CXCR4 sulle cellule progenitrici endoteliali.Bill et al.Si suggerisce che il PRP aumenta la neovascolarizzazione ischemica, che può essere dovuta alla stimolazione dell'angiogenesi, dell'angiogenesi e dell'arteriogenesi.Nel loro modello in vitro, la proliferazione delle cellule endoteliali e la formazione capillare sono state indotte da un gran numero di PDG diversi, di cui VEGF era lo stimolatore angiogenico principale.Un altro fattore importante ed essenziale per ripristinare la via dell'angiogenesi è la sinergia tra più PGF.Richardson et al.È stato dimostrato che l'attività sinergica del fattore di crescita derivato dal fattore piastrinico-BB (PDGF-BB) derivato dal fattore piastrinico ha portato alla rapida formazione della rete vascolare matura rispetto all'attività del fattore di crescita individuale.L'effetto combinato di questi fattori è stato recentemente confermato in uno studio sul potenziamento della circolazione collaterale cerebrale nei topi con ipoperfusione a lungo termine.
Ancora più importante, uno studio in vitro ha misurato l'effetto proliferativo delle cellule endoteliali della vena ombelicale umana e varie concentrazioni piastriniche sulla selezione del dispositivo di preparazione PRP e della strategia di dose piastrinica e i risultati hanno mostrato che la dose piastrinica ottimale era 1,5 × 10 6 piastrine/ 50. per promuovere l'angiogenesi.Una concentrazione piastrinica troppo alta può inibire il processo di angiogenesi, quindi l'effetto è scarso.
Invecchiamento cellulare, invecchiamento e PRP
La senescenza cellulare può essere indotta da vari stimoli.Questo è un processo in cui le cellule smettono di dividere e sottoporsi a cambiamenti fenotipici unici per prevenire la crescita illimitata di cellule danneggiate, che svolge un ruolo importante nella prevenzione del cancro.Nel processo di invecchiamento fisiologico, l'invecchiamento della replicazione cellulare promuoverà anche l'invecchiamento cellulare e la capacità di rigenerazione delle MSC sarà ridotta.
Effetti dell'invecchiamento e dell'invecchiamento cellulare
In vivo, molti tipi di cellule invecchiano e si accumuleranno in vari tessuti durante l'invecchiamento, tra cui un gran numero di cellule di invecchiamento.L'accumulo di cellule invecchiate sembra aumentare con l'aumento dell'età, il danno del sistema immunitario, il danno ai tessuti o i fattori legati allo stress.Il meccanismo dell'invecchiamento cellulare è stato identificato come il fattore patogeno delle malattie legate all'età, come l'artrosi, l'osteoporosi e la degenerazione del disco intervertebrale.Una varietà di stimoli aggraverà l'invecchiamento cellulare.In risposta, il fenotipo secretorio correlato alla senescenza (SASP) secernerà elevate concentrazioni di cellule proteiche e citochine.Questo fenotipo speciale è correlato all'invecchiamento delle cellule, in cui secernono alti livelli di citochine infiammatorie (come IL-1, IL-6, IL-8), fattori di crescita (come TGF-β 、 HGF, VEGF, PDGF), MMP e Cathepsin.Rispetto ai giovani, è stato dimostrato che SAPS aumenta con l'età, poiché il processo di stato stazionario viene distrutto, con conseguente invecchiamento cellulare e ridotta capacità di rigenerazione.In particolare, nelle malattie articolari e nelle malattie muscolari scheletriche.A questo proposito, l'invecchiamento immunitario è considerato un cambiamento significativo nello spettro di secrezione delle cellule immunitarie, indicando che la concentrazione di TNF-A, IL-6 e/o IL-1B aumenta, portando a infiammazione cronica di basso grado.Vale la pena notare che la disfunzione delle cellule staminali è anche correlata a meccanismi autonomi non cellulari, come le cellule di invecchiamento, in particolare la produzione di fattori pro-infiammatori e anti-rigenerativi attraverso SASP.
Al contrario, SASP può anche stimolare la plasticità cellulare e la riprogrammazione delle cellule adiacenti.Inoltre, SASP può organizzare la comunicazione con vari mediatori immunitari e attivare le cellule immunitarie per promuovere la clearance delle cellule che invecchiano.Comprendere il ruolo e la funzione delle cellule che invecchiano contribuirà alla guarigione e al rimodellamento dei tessuti dei muscoli MSK e delle ferite croniche.
È interessante notare che Ritcka et al.È stato condotto un ampio studio e è stato scoperto il ruolo principale e benefico della SASP nella promozione della plasticità cellulare e della rigenerazione dei tessuti ed è stato introdotto il concetto di consegna transitoria del trattamento delle cellule che invecchiano.Hanno menzionato con cautela che l'invecchiamento è principalmente un processo benefico e rigenerativo.
Invecchiamento cellulare e potenziale di PRP
Man mano che il numero di cellule staminali diminuisce, l'invecchiamento influenzerà le prestazioni delle cellule staminali.Allo stesso modo, nell'uomo, anche le caratteristiche delle cellule staminali (come secchezza, proliferazione e differenziazione) diminuiscono con l'età.Wang e Nirmala hanno riferito che l'invecchiamento ridurrebbe le caratteristiche delle cellule staminali delle cellule del tendine e il numero di recettori del fattore di crescita.Uno studio sugli animali ha dimostrato che la concentrazione di PDGF nei giovani cavalli era alta.Hanno concluso che l'aumento del numero di recettori GF e il numero di GF nei giovani possono avere una migliore risposta cellulare al trattamento PRP rispetto agli individui più anziani nei giovani.Questi risultati rivelano perché il trattamento con PRP può essere meno efficace o addirittura inefficace nei pazienti anziani con meno cellule staminali e "scarsa qualità".È stato dimostrato che il processo di invecchiamento della cartilagine dell'invecchiamento è invertito e il periodo di riposo dei condrociti è aumentato dopo l'iniezione di PRP.Jia et al.Viene utilizzato per studiare i fibroblasti dermici di topo in vitro, con e senza trattamento PRP, per chiarire il meccanismo di contrazione della PGF in questo modello.Il gruppo PRP ha mostrato un effetto diretto sulla matrice extracellulare, un aumento del collagene di tipo I e ha ridotto la sintesi di metalloproteinasi, indicando che il PRP può contrastare l'invecchiamento cellulare e anche nella malattia degenerativa di MSK.
In un altro studio, il PRP è stato usato per raccogliere cellule staminali di midollo osseo antico da topi invecchiati.È stato determinato che il PRP può recuperare una varietà di funzioni di cellule staminali dall'invecchiamento, come la proliferazione cellulare e la formazione di colonie, e ricostruire i marcatori relativi all'invecchiamento cellulare.
Di recente, Oberlohr e i suoi colleghi hanno ampiamente studiato il ruolo dell'invecchiamento cellulare nell'indebolimento della rigenerazione muscolare e hanno valutato il PRP e il plasma povero di piastrine (PPP) come opzioni di trattamento biologico per la riparazione dei muscoli scheletrici.Hanno immaginato che il trattamento con PRP o PPP per la riparazione dei muscoli scheletrici sarebbe basato su fattori biologici personalizzati per marcatori cellulari specifici SASP e altri fattori che portano allo sviluppo della fibrosi.
È ragionevole credere che prima dell'applicazione del PRP, l'invecchiamento cellulare mirato possa migliorare le caratteristiche di rigenerazione dell'efficacia del trattamento biologico riducendo i fattori SASP locali.È stato suggerito che un'altra opzione per migliorare i risultati del trattamento PRP e PPP per la rigenerazione dei muscoli scheletrici è quella di rimuovere selettivamente le cellule di invecchiamento con spazzini.Non vi è dubbio che i recenti risultati della ricerca sull'effetto del PRP sull'invecchiamento e l'invecchiamento cellulare siano affascinanti, ma sono ancora nella fase iniziale.Pertanto, è irragionevole dare qualsiasi suggerimento in questo momento.
(I contenuti di questo articolo sono ristampati e non forniamo alcuna garanzia espressa o implicita per l'accuratezza, l'affidabilità o la completezza dei contenuti contenuti in questo articolo e non siamo responsabili per le opinioni di questo articolo, per favore comprendi.)
Orario di pubblicazione: 01-mar-2023